Жировой гепатоз печени — хроническое заболевание, при котором в клетках органа накапливается избыточный жир. Такое состояние называют также стеатозом или дистрофией печеночной ткани. Процесс связан с нарушением обмена липидов и углеводов, из-за чего клетки печени начинают запасать жирные кислоты и превращать их в триглицериды.
В норме печень выполняет функцию фильтра и хранилища гликогена — формы углеводов, из которой организм получает энергию. При нарушении метаболизма гликоген перестает использоваться в нужном объеме, что провоцирует накопление жира. Постепенно ткань органа изменяется, клетки теряют способность очищать кровь, что приводит к развитию гепатоза.
Жировой тип поражения может формироваться как у женщин, так и у мужчин, особенно при малоподвижном образе жизни, переедании, нарушении работы эндокринной системы.

Что такое жировой гепатоз печени и его виды
Гепатоз относится к хроническим обменным заболеваниям. При нем происходит накопление жировых включений в клетках, что вызывает дистрофию и постепенное нарушение функций органа.
Выделяют два основных типа патологии:
- Неалкогольный жировой гепатоз — развивается без употребления спиртного, чаще связан с ожирением, метаболическим синдромом, сахарным диабетом второго типа.
- Алкогольный тип — возникает при систематическом употреблении алкоголя, который вызывает токсическое повреждение клеток и их жировое перерождение.
Диффузный гепатоз охватывает равномерно всю печеночную ткань, без четко выраженных очагов поражения. При этом у части пациентов болезнь протекает бессимптомно, обнаруживается случайно при обследовании.
СПРАВКА: по стадии развития различают легкую, умеренную и выраженную формы. На ранних этапах процесс обратим при соблюдении лечебного питания, снижении массы тела и восстановлении метаболических реакций.
Симптомы жирового гепатоза печени у женщин и мужчин
На ранних стадиях болезнь протекает скрыто. Первые симптомы появляются, когда в клетках печени накоплено значительное количество жира и нарушен обмен веществ.
Основные признаки гепатоза:
- чувство тяжести и тупая боль в правом подреберье;
- утомляемость, сонливость, снижение концентрации;
- вздутие живота, горечь во рту, потеря аппетита;
- тошнота, редкая рвота после жирной пищи;
- сухость кожи, ломкость волос;
- увеличение размеров, выявляемое при ультразвуковой диагностике.
Женский организм более чувствителен к нарушениям липидного обмена. У женщин чаще выявляется неалкогольный тип гепатоза, связанный с гормональными изменениями, беременностью, приемом оральных контрацептивов. У мужчин заболевание нередко развивается на фоне злоупотребления алкоголем, избыточного потребления калорий, низкой физической активности.
СПРАВКА: при гепатозе ухудшается выработка желчи, что приводит к нарушению переваривания жиров, снижению уровня витаминов A, D, E, K. Недостаток этих веществ усиливает дистрофию тканей, ускоряет прогрессирование болезни.
Игнорирование симптомов может привести к переходу патологии в хроническую форму, когда гепатозом охватывается большая часть печеночной ткани. На этом этапе процесс становится труднообратимым и повышает риск цирроза.
Регулярные обследования и лабораторный контроль позволяют выявить жировое перерождение печени до появления клинических проявлений, что значительно упрощает лечение и восстановление функций органа.

Диагностика жирового гепатоза печени
Выявление болезни проводится комплексно. Цель — определить степень поражения, исключить воспалительные и фиброзные процессы, установить причину накопления жира.
Основные методы обследования:
- Ультразвуковое исследование (УЗИ) — показывает диффузные изменения структуры, повышенную эхогенность, увеличение размеров органа.
- Магнитно-резонансная томография (МРТ) — помогает точно оценить количество жировых включений и распределение поражений.
- Биохимический анализ крови — определяет активность ферментов (АЛТ, АСТ), уровень билирубина, триглицеридов, холестерина.
- Эластография — используется для оценки плотности тканей органа и исключения фиброза.
- Биопсия — проводится при сомнительных результатах, когда необходимо подтвердить диагноз и исключить воспаление.
СПРАВКА: в норме содержание жира в печени не превышает 5%. При гепатозе этот показатель может достигать 30% и более, что указывает на активное разрушение клеточной структуры.
Дополнительно назначаются исследования уровня глюкозы и инсулина, чтобы выявить нарушения углеводного обмена, которые часто сопровождают жировой гепатоз.
После подтверждения диагноза врач разрабатывает индивидуальную схему лечения, направленную на восстановление клеток и нормализацию обменных функций органа фильтрации.
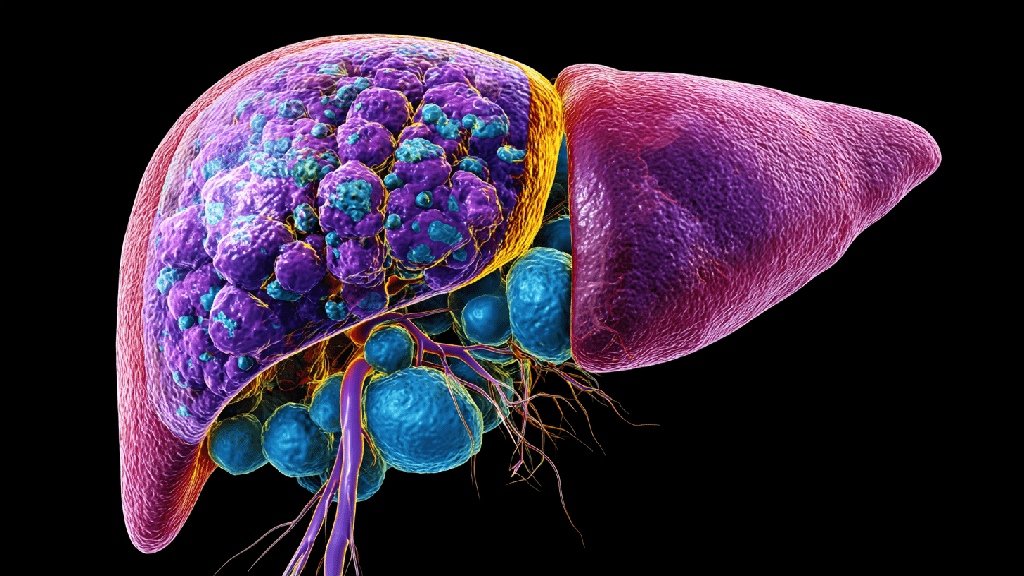
Лечение жирового гепатоза печени у женщин и мужчин
Эффективное лечение жирового гепатоза печени направлено на устранение причин накопления жира, восстановление обменных процессов и защиту клеточной структуры. Главная задача терапии — снизить уровень липидов, нормализовать углеводный обмен и предотвратить переход заболевания в хроническую форму.
Основные направления терапии:
- коррекция питания с ограничением жиров и простых углеводов;
- снижение массы тела при ожирении;
- повышение физической активности;
- применение гепатопротекторов и антиоксидантов;
- нормализация гормонального и углеводного обмена;
- контроль уровня инсулина и холестерина.
СПРАВКА: при соблюдении правильного образа жизни гепатоз можно остановить без медикаментозной нагрузки. Умеренное снижение веса на 7–10% уже улучшает структуру печеночной ткани и уменьшает жировое накопление.
Комплексное обследование (полный чек-ап) позволяют определить метаболические нарушения, которые лежат в основе гепатоза. Особенно важно исследовать показатели углеводов и липидов, гормональный фон, состояние кишечника.
Интегративный подход повышает результативность лечения. Совместная работа врача, диетолога, эндокринолога и специалиста по физической реабилитации ускоряет восстановление функций печени. Такой подход сочетает корректировку рациона, умеренные физические нагрузки и управление стрессом.
ВАЖНО. Повышенный уровень кортизола — гормона стресса — напрямую связан с нарушением углеводного обмена. Его избыток приводит к активному синтезу жиров в клетках печени и способствует прогрессированию гепатоза. Регулярные физические тренировки и восстановление сна снижают уровень кортизола, что ускоряет вылечивание и стабилизирует обменные процессы. Например, 20 минут утренней тренировки до пота, эффективно снижает концентрацию кортизола в крови.
Советы по питанию и образу жизни при жировом гепатозе
Это заболевание требует строгого контроля гликемической нагрузки. В рационе допускаются только продукты с низким гликемическим индексом (ГИ) и ограниченно — из средней группы.
Примеры продуктов с низким и средним гликемическим индексом, представлены в таблице:
| Группа ГИ/ГН | Разрешенные продукты | Комментарий |
|---|---|---|
| Низкий ГИ (до 40)/ГН низкая (менее 10) | брокколи, капуста, кабачки, шпинат, огурцы, помидоры, чечевица, фасоль, гречка, бурый рис, киноа, яблоки, груши, орехи | Снижают уровень сахара, стабилизируют инсулин, улучшают углеводный обмен |
| Средний ГИ (40–55)/ГН умеренная (10–19) | овсянка, перловка, морковь, свекла, цитрусовые, ягоды | Разрешены в ограниченном объеме, предпочтительно в первой половине дня |
Для восстановления желчеоттока важно включать продукты, стимулирующие выработку желчи и содержащие таурин. Это вещество участвует в обмене жиров, улучшает работу печеночного ферментного аппарата и уменьшает токсическое воздействие.
Продукты, улучшающие желчеотток и богатые таурином
| Категория | Продукты | Действие |
|---|---|---|
| Стимулирующие желчеотток | артишок, свекла, куркума, цикорий, имбирь, зелень, лимон | Улучшают секрецию желчи, предотвращают застой |
| Источники таурина | морская рыба, креветки, кальмары, индейка, курица, яйца | Поддерживают обмен жиров, защищают клетки органа фильтрации |
ВАЖНО: полный отказ от алкоголя, сахара, фастфуда, трансжиров и фруктозы (сладкие фрукты, мед) — обязательное условие при лечении гепатоза. Рекомендуется регулярная физическая активность, контроль сна, снижение уровня стресса, регулярное наблюдение у интегративного врача.

- Chalasani N., Younossi Z., Lavine J.E. (2018) The diagnosis and management of nonalcoholic fatty liver disease: Practice guidance from the American Association for the Study of Liver Diseases (AASLD) Hepatology. Vol. 67, No. 1. P. 328–357.
- European Association for the Study of the Liver (EASL). (2021) Clinical Practice Guidelines on non-alcoholic fatty liver disease (NAFLD) Journal of Hepatology. Vol. 75, Issue 5. P. 1028–1043.
- Иванова М.А., Соловьев П.В. (2023) Неалкогольная жировая болезнь печени: современные подходы к диагностике и лечению Российский журнал гастроэнтерологии, гепатологии и колопроктологии. Т. 33, № 4. С. 22–31.