- Зачем нужна диета после инфаркта: роль питания в реабилитации
- С чего начать: обследование и диагностика
- Факторы риска развития инфаркта и их коррекция
- Основные принципы диеты после инфаркта миокарда
- Разрешённые и запрещённые продукты при диете
- Диета после инфаркта для мужчин и женщин: есть ли различия
- Примерное меню на неделю после инфаркта
- Рацион после инфаркта для пожилых и пациентов с гипертонией
- Частые ошибки в питании и как их избежать
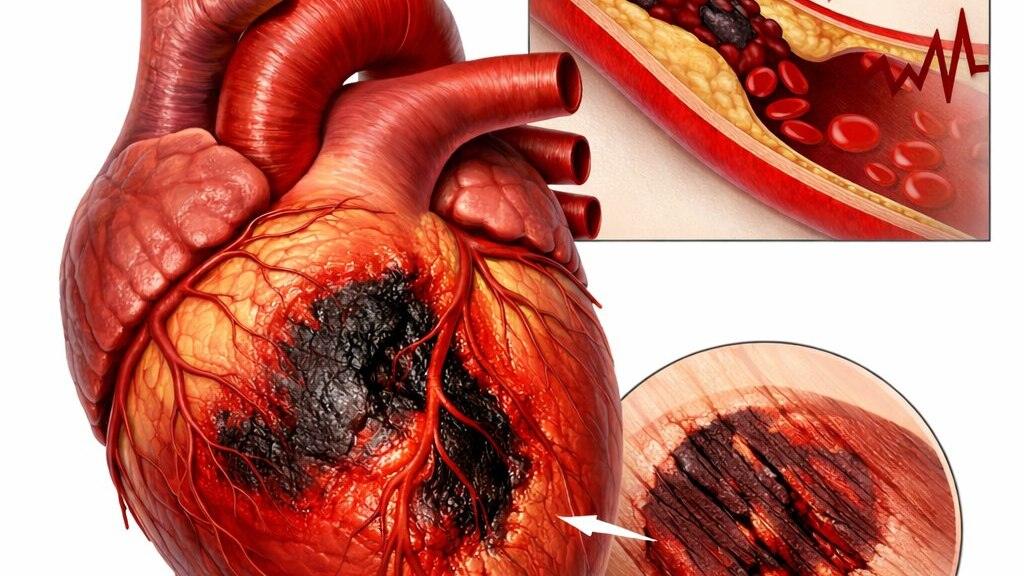
Пережитый инфаркт миокарда – это не просто эпизод болезни, а сигнал, что пришло время полностью изменить привычки. Сердце после такой нагрузки нуждается в щадящем режиме, а правильное питание становится главным инструментом восстановления и профилактики повторных осложнений.
Многие пациенты думают: «Ну, я же принимаю таблетки, зачем мне диета?» — и совершают опаснейшую ошибку. Медикаменты помогают, но если продолжать перегружать сосуды жирной пищей, лишним весом и избытком соли, то риски остаются крайне высокими.
Правильно составленный лечебный рацион способен буквально работать как лекарство: снижать давление, держать под контролем уровень холестерина и сахара, улучшать обмен веществ и помогать сердечной мышце восстанавливаться.

Зачем нужна диета после инфаркта: роль питания в реабилитации
Инфаркт миокарда развивается из-за резкого прекращения кровотока к сердечной мышце. Это ведёт к отмиранию её участка. Причина чаще всего — атеросклероз коронарных артерий на фоне ишемической болезни, то есть образование жировых бляшек в сосудах.
Правильное питание помогает решить ключевые задачи: разгружает сердце и сосуды, стабилизирует давление, приводит в норму уровень холестерина, глюкозы и важных микроэлементов. Поэтому диета превращается из совета в обязательную часть лечения и профилактики.
Без корректировки питания восстановление будет неполным, даже если человек принимает все назначенные лекарства.
С чего начать: обследование и диагностика
Перед тем как подбирать диету, важно разобраться, что именно стало пусковым механизмом для болезни. Для этого необходима комплексная диагностика, включающая ряд биохимических анализов:
- Липидограмма: определяет концентрацию общего холестерина, липопротеинов высокой и низкой плотности. («плохой» и «хороший» холестерин), триглицеридов. Именно повышенный уровень ЛПНП является основной причиной атеросклероза.
- Глюкоза и гликированный гемоглобин: позволяют диагностировать сахарный диабет или преддиабетическое состояние, которые значительно повышают риск инфаркта вследствии сопутствующей гипертонии и дислипидемии.
- Инсулин: его избыток (гиперинсулинемия) часто сопровождает ожирение и может указывать на инсулинорезистентность.
- Калий и Магний: дефицит этих электролитов нарушает нормальную работу кардиомиоцитов, провоцируя аритмии и ухудшая состояние сердечной мышцы.
На основе этих данных врач и диетолог составляют индивидуальный план питания.

Факторы риска развития инфаркта и их коррекция
Помимо питания, необходимо учитывать и другие факторы, значительно повышающие вероятность сосудистых катастроф.
- Наследственность. Люди, чьи близкие родственники имели гипертонию, высокий холестерин или перенесли инфаркт, подвержены большему риску.
- Повышенный холестерин. Избыточное количество липопротеинов низкой плотности приводит к образованию атеросклеротических бляшек.
- Курение. Табак повышает давление, способствует образованию тромбов и ускоряет развитие сосудистых заболеваний.
- Малоподвижный образ жизни. Недостаток активности ослабляет сосуды и ускоряет накопление холестерина.
- Избыточный вес. Особенно опасно абдоминальное ожирение, когда жировая ткань откладывается в области живота.
- Гипертония. Давление выше 140/90 мм рт. ст. значительно повышает нагрузку на сердце.
- Сахарный диабет. Нарушение углеводного обмена усугубляет гипертонию и дислипидемию.
Контроль питания помогает снизить влияние большинства этих факторов.
Основные принципы диеты после инфаркта миокарда
В основе диетотерапии лежит несколько фундаментальных правил, направленных на стабилизацию состояния пациента и коррекцию выявленных нарушений.
1. Контроль потребления соли и жидкости.
Избыток натрия провоцирует задержку жидкости, увеличивает объем циркулирующей крови и создает повышенную нагрузку на миокард. Рекомендуемый объем свободной жидкости — 30–50 мл воды на каждый килограмм массы тела в сутки, а количество соли необходимо ограничить 3-5 граммами.
2. Коррекция жиров в рационе.
Необходимо максимально сократить потребление насыщенных и трансжиров. Приоритет отдается полезным жирам (полиненасыщенным жирным кислотам Омега-3 и Омега-6), которые поддерживают эластичность сосудистых стенок. Их источники: жирная морская рыба (сельдь, лосось, скумбрия), авокадо, орехи, льняное и оливковое масла.
3. Выбор правильных углеводов.
Простые углеводы заменяются на продукты с низким гликемическим индексом (ГИ), примерно от 0 до 55. Это предотвращает резкие скачки глюкозы и инсулина в крови. В рацион включаются цельнозерновые крупы (овсянка, гречка, бурый рис), овощи и бобовые.
4. Режим питания.
Рекомендуется 3-4 разовое питание без перекусов для поддержания стабильного энергетического уровня и нормализации метаболизма. Порции должны быть умеренными.
5. Обеспечение витаминно-минеральной поддержки.
Кроме калия и магния, критически важен витамин D, дефицит которого ассоциирован с повышенным риском сердечно-сосудистых заболеваний. Его источники: рыба, яичные желтки, обогащенные продукты; часто требуется дополнительный прием в виде добавок.
Отдельного внимания заслуживает коэнзим Q10 — вещество, играющее ключевую роль в производстве энергии в клетках сердца. Его естественная выработка в организме снижается с возрастом и при приеме статинов. Стимулируют его синтез продукты, богатые селеном и витаминами группы B (печень, яйца, злаки). Для терапевтического эффекта часто необходим прием в форме БАД, что необходимо предварительно обсудить с врачом.
Разрешённые и запрещённые продукты при диете
Формирование меню базируется на строгом разграничении продуктов по их полезности для сердечно-сосудистой системы.
Рекомендуется к включению в рацион:
- белки: постное мясо (курица, индейка, телятина), рыба (особенно жирных сортов), морепродукты, яичный белок;
- углеводы: цельнозерновые крупы, овощи (все виды капусты, морковь, кабачки, листовая зелень), фрукты с низким ГИ (яблоки, груши, цитрусовые);
- жиры: растительные масла холодного отжима, авокадо, орехи;
- кальций и Витамин D: обезжиренные кисломолочные продукты;
- источники Коэнзим Q10 (или CoQ10): говяжье сердце, куриная печень, жирная рыба, шпинат, брокколи, цельное зерно.

Требуют полного исключения:
- источники вредных жиров: жирное красное мяса, сало, субпродукты, маргарин, фастфуд;
- продукты глубокой переработки: колбасные изделия, копчености, консервы, полуфабрикаты;
- простые углеводы: кондитерские изделия, сладкая выпечка, белый хлеб, газированные напитки;
- стимуляторы: крепкий кофе, чай, алкоголь.
Диета после инфаркта для мужчин и женщин: есть ли различия
Хотя общие принципы питания едины, существуют нюансы, обусловленные физиологическими особенностями полов.
Для мужчин акцент делается на строгом контроле над потреблением холестерина и насыщенных жиров, поскольку они входят в группу повышенного риска по развитию раннего атеросклероза. Рацион должен включать достаточное количество клетчатки и полиненасыщенных жирных кислот.
Для женщин особенно важен контроль калорийности для поддержания здорового веса, а также обеспечение организма кальцием и витамином D для профилактики остеопороза в постменопаузе. Кроме того, необходимо восполнять возможный дефицит железа. Женский организм часто более чувствителен к избытку натрия, что требует усиленного контроля над количеством соли.
Примерное меню на неделю после инфаркта
Меню составляется индивидуально, но базовый вариант может выглядеть так:
День 1: омлет из белков, гречка; апельсин; овощной суп и куриная грудка; йогурт с курагой; запечённая рыба с морковью.
День 2: овсянка с яблоком; яблоко; тушёные овощи с курицей; простокваша; творог с сухофруктами.
День 3: творог с мёдом; груша; рыба с овощами; кефир; гречка с говядиной.
День 4: яйцо всмятку, цельнозерновой тост; персик; овощной суп с курицей; творог; овощное рагу.
День 5: каша из цельного зерна; ягоды; рыбный суп; белковый коктейль; рыба с овощами.
День 6: бутерброд с нежирным сыром; банан; овощной салат с курицей; яблоки; котлеты из индейки.
День 7: кукурузная каша; грейпфрут; макароны с говядиной и овощами; минеральная вода; запечённые кабачки с яйцом.
Меню продолжается аналогично на остальные дни с чередованием разрешенных круп, белковых продуктов (рыба, птица, телятина) и овощей. На полдник можно выбрать горсть орехов или печеное яблоко.
Рацион после инфаркта для пожилых и пациентов с гипертонией
Для пациентов пожилого возраста крайне важна легкая усвояемость пищи. Блюда должны быть мягкими (в виде пюре, суфле, супов-кремов) для минимизации нагрузки на ЖКТ. Увеличивается потребность в кальции, витамине D и CoQ10. Следует ограничить продукты, вызывающие метеоризм.
Для пациентов с артериальной гипертонией на первый план выходит гипонатриевая диета. Ограничение соли ужесточается до 3 грамм в сутки. Крайне важно обогащать рацион продуктами, богатыми калием (печеный картофель, курага, бананы) и магнием (орехи, шпинат, крупы), которые помогают контролировать давление. Полностью исключаются кофеин и другие стимуляторы.
Частые ошибки в питании и как их избежать
- Чрезмерно резкие ограничения. Жесткие монодиеты лишают организм необходимых нутриентов. Решение — сбалансированный и разнообразный рацион в рамках разрешенных продуктов.
- Пренебрежение питьевым режимом. Как недостаток, так и избыток жидкости вреден. Решение — четко отслеживать количество выпитой воды.
- Игнорирование результатов анализов. Питание должно корректироваться исходя из дефицитов или избытков конкретных показателей (холестерин, глюкоза, калий, магний). Решение — регулярно сдавать анализы и консультироваться с диетологом для коррекции плана.
- Употребление «скрытых» вредных продуктов. Решение — внимательно изучать этикетки на предмет содержания соли, сахара и трансжиров в составе колбас, соусов, хлеба.
Диета после инфаркта — это не временная мера, а основа нового стиля жизни. От того, как человек будет питаться, зависит его прогноз, самочувствие и вероятность повторных осложнений.
Именно поэтому важно не просто «примерно правильно питаться», а составить персональный рацион с учётом анализов, возраста и сопутствующих болезней.
Наши специалисты помогут разработать индивидуальную программу питания и реабилитации после инфаркта. Обратитесь к нам через сайт — сделайте первый шаг к здоровью сердца уже сегодня.