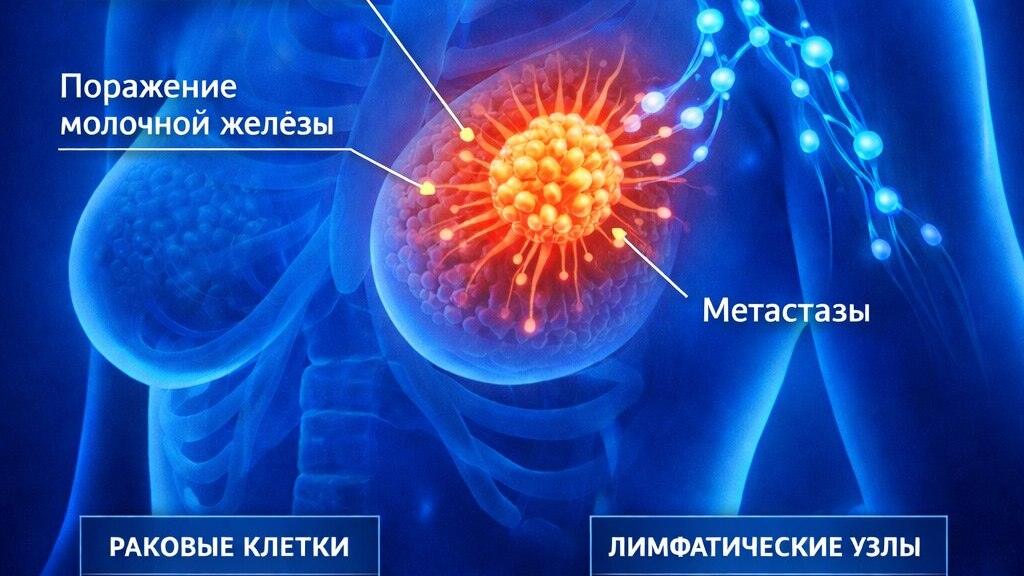
Рак молочной железы (сокращенно — РМЖ) классифицируется как злокачественное новообразование. Оно развивается из клеток железистой ткани груди. Это распространенное онкологическое заболевание у женщин в мире. Главная его опасность — скрытое течение на ранних стадиях. Пациентка не ощущает боли / дискомфорта пока опухоль не начнет активно распространяться.
К потенциальной группе риска относятся дамы:
- с наличием данной онкологии у близких родственниц;
- от 40 лет, в т.ч. в постменопаузе;
- страдающие гормональными нарушениями;
- которые мало двигаются;
- с лишним весом / метаболическими расстройствами;
- подвергающиеся длительному стрессу, хроническому воспалению, токсической нагрузке.
Внимание! На развитие рака молочной железы влияет не только генетика (около 30%), но и эпигенетические факторы — образ жизни, питание, стресс, дефициты микроэлементов, хронические воспаления. Наши врачи научит вас управлять этими рисками, помогут сохранить здоровье. Запись по ссылке.

Симптоматика рака груди
Эта болезнь в начале часто развивается бессимптомно. Но когда новообразование растет, появляются характерные признаки. Их нужно знать каждой женщине.
Основные симптомы:
- Уплотнение / узел в ткани груди (без привязки к менструальному циклу). Чаще всего безболезненный, плотный на ощупь.
- Асимметрия в размерах, формы груди;
- Втяжение/ деформация соска, прозрачные, кровянистые / гнойные из него, особенно если односторонние.
- Шелушение кожи, язвочки, пигментация, трещины в области ареолы.
- Краснота, отечность, «апельсиновая корка» — признаки воспалительного процесса, вызванного опухолевым образованием.
- Увеличение лимфоузлов в районе подмышек, ключиц.
- Боль в груди, подмышечной зоне, особенно при прощупывании.
Дополнительные неспецифические признаки рака молочной железы:
- утомляемость;
- снижение веса без видимых причин;
- нарушения сна, настроения, снижение аппетита;
- устойчивое ощущение жара / воспаления в грудной области.
Внимание! Наличие одного или нескольких из этих симптомов не означает, что у вас рак. Однако каждый из них требует внимательного отношения и консультации врача. Запись по ссылке.
Раннее выявление опухоли значительно увеличивает вероятность полного излечения. Поэтому при первых изменениях в груди нужно незамедлительно обратиться к маммологу / онкологу.
Стадии рака молочной железы и особенности их течения
Это заболевание классифицируется с учетом размера новообразования, поражения лимфатических узлов, наличия метастазов. Международная система TNM (Tumor — опухоль, Node — узлы, Metastasis — метастазы) используется для точного определения состояния и планирования терапии.
Первая стадия (I).
- Размер опухоли: до 2 см.
- Лимфатические узлы: не поражены.
- Метастазы: отсутствуют.
На этом этапе новообразование развивается локально, не выходя за пределы ткани. Болезнь часто выявляется случайно при плановом осмотре. Прогноз благоприятный — пятилетняя выживаемость достигает 95–98%.
Вторая стадия (II).
- Размер: 2–5 см.
- Лимфоузлы: возможны единичные метастазы в подмышечных узлах.
- Метастазы: отсутствуют.
Опухоль может сопровождаться изменениями формы груди, уплотнением / втяжением кожи. Шансы на выздоровление остаются высокими при правильно подобранной терапии.
Третья стадия (III).
- Размер опухоли: более 5 см.
- Лимфатические узлы: множественные поражения, включая надключичные.
- Метастазы: еще нет, но опухоль агрессивна.
Часто проявляются яркие симптомы: деформация груди, боль, выраженное воспаление, отечность. Заболевание считается местно распространенным. Лечить нужно комплексно, включая химию, операцию, лучевую терапию.
Четвертая стадия (IV).
- Метастазы в другие органы: легкие, печень, кости, мозг.
- Размер новообразования, лимфоузлы: значения не имеют при наличии отдаленных метастазов.
Это запущенная форма, при которой заболевание распространилось за пределы молочной железы. Основная цель лечения — удержание болезни под контролем, улучшение качества жизни, продление ее срока. Но даже на этом этапе есть эффективные схемы терапии.
Понимание степени развития болезни критически важно для выбора тактики лечения, прогноза.

Диагностика рака груди
Изначально опухоль часто незаметна при внешнем осмотре, поэтому важно использовать современные методы обследования.
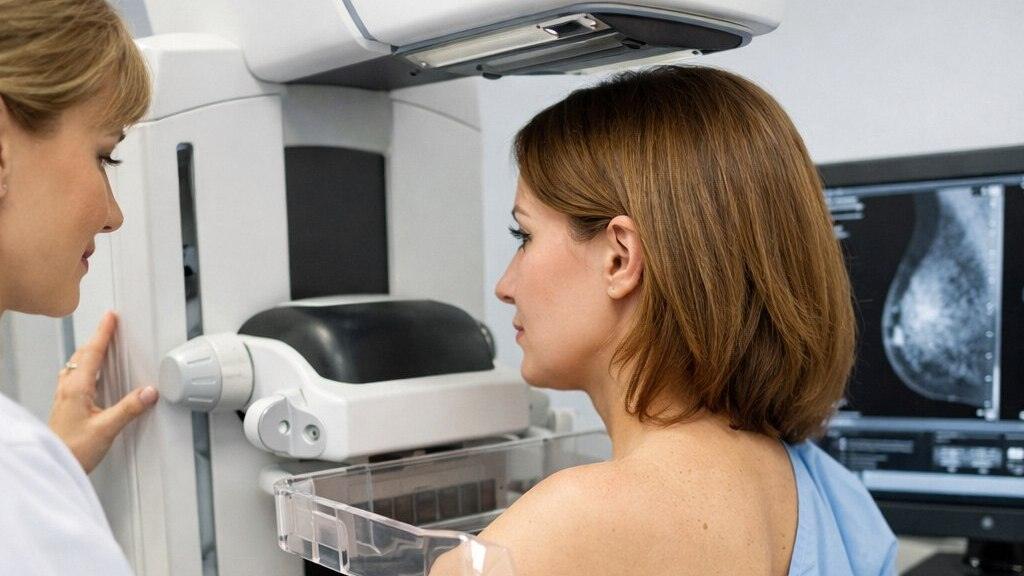
Основные диагностические способы:
- Маммография. Рентгенологическое исследование, позволяющее обнаружить образования в груди до появления симптомов. Рекомендуется дамам от 40 лет ежегодно.
- УЗИ.
Для уточнения структуры тканей, оценки плотности новообразования, в т.ч. при высокой плотности груди (молодой возраст). - МРТ.
Для детальной визуализации, нахождения мультифокальных очагов, оценки реакции на терапию. - Биопсия.
Основной метод подтверждения диагноза. Проводится забор ткани опухоли для гистологического и иммуногистохимического анализа. Позволяет определить тип клеток, степень злокачественности, чувствительность к терапии. - Цитологическое исследование.
Анализ мазков / пунктатов при выделениях из соска, подозрении на поражение лимфоузлов. - Молекулярно-генетическое тестирование.
Оценивает наличие мутаций в генах BRCA1, BRCA2, HER2/neu и других маркерах. - Позитронно-эмиссионная томография (ПЭТ-КТ).
Для поиска метастазов, оценки распространенности онкопроцесса. - Анализы крови.
Включают общий и биохимический анализы, определение онкомаркеров (например, CA 15-3), показатели воспаления, функции печени, почек.
Существующие способы обследования позволяют определить стадию рака, как лечить пациента, прогнозировать течение заболевания.
Варианты терапии рака молочной железы
Основные способы лечения:
- Хирургическое вмешательство:
- Секторальная резекция (операция с сохранением органа) — удаляются только опухоль, части окружающей ткани. Проводится на ранних стадиях.
- Мастэктомия — полное удаление молочной железы, иногда с регионарными лимфоузлами. Используется, если размеры новообразования большие / высокой агрессивности. После операции часто проводится реконструкция груди.
- Лучевая / радиотерапия.
Применяется после операции для уничтожения оставшихся раковых клеток, особенно при органосохраняющих вмешательствах. Также используется при невозможности оперативного лечения. - Химиотерапия.
Назначается до операции (неоадъювантная) — для уменьшения опухоли / после (адъювантная) — для предупреждения рецидива. Химиопрепараты действуют на опухолевые клетки, но также затрагивают здоровые ткани. - Гормонотерапия.
Эффективна при новообразованиях, чувствительных к эстрогену, прогестерону (HR+). Используются препараты, блокирующие действие гормонов / снижающие их уровень в организме. - Таргетная терапия.
Воздействует на конкретные молекулярные мишени в раковых клетках. Метод обеспечивает избирательное действие, меньше влияет на здоровые клетки. - Иммунотерапия.
Стимулирует иммунитет организма на распознавание, уничтожение опухоли. - Поддерживающая, противовоспалительная терапия.
Для коррекции побочных эффектов лечения, общего укрепления организма. Это важный компонент в контроле за системным воспалением, которое способствует прогрессированию опухоли.
Современный подход к лечению включает персонализированную медицину — подбор терапии с учетом индивидуальных особенностей пациента, генетических и эпигенетических факторов.
В рамках профилактики рецидива активно используются методы контроля метилирования ДНК, уровня воспаления, восстановления баланса нутриентов и коррекции стресса. Такой комплексный подход позволяет добиться более устойчивых результатов, сохранить здоровье женщины на долгие годы.
Прогноз при раке груди
Что влияет на вероятный исход:
- Стадия на момент постановки диагноза. Шансы полностью выздороветь выше, если новообразование выявлено на начальном этапе.
- Разновидность опухоли. Гормонозависимые и HER2-негативные опухолевые образования имеют более положительный прогноз. Тройной негативный рак отличается агрессивностью, требует интенсивного лечения.
- У молодых пациенток опухоли растут быстрее, но организм лучше переносит терапию.
- Чувствительность образования к химио- и гормональной терапии, скорость регресса после начала лечения влияют на дальнейший прогноз.
- Эпигенетические факторы.
Управление питанием, уровнем воспаления, стрессом, дефицитами, токсической нагрузкой — все эти параметры можно контролировать, снижая вероятность рецидива, метастазирования.
Восстановление баланса в организме, снижение системного воспаления — на этих задачах сосредоточены наши методы нутритивной поддержки, постлечебного сопровождения.
Профилактика и самодиагностика рака груди
Полную защиту не гарантирует ни один существующий метод.
Каждая женщина должна проводить самостоятельный осмотр груди ежемесячно, начиная с 20 лет. Оптимальное время — 5–12 день менструального цикла (при менопаузе — выбрать фиксированную дату в месяце).
Алгоритм самопроверки:
- Осмотрите грудь перед зеркалом — обратите внимание на форму, симметрию, состояние кожи, сосков.
- Поднимите руки вверх — изменения должны оставаться заметными при разном положении.
- Пальпируйте каждую грудь по часовой стрелке — от внешнего края к центру.
- Проверьте подмышечные и надключичные области на наличие увеличенных лимфоузлов.
- Лежа на спине, повторите ощупывание — это позволяет лучше прощупать глубокие ткани.
Если вы заметили уплотнение, втяжение кожи, выделения, болезненность, что изменилась формы груди, следует пройти осмотр у доктора.
Профилактика:
- Контроль системного воспаления.
Хронический воспалительный процесс способствует активации опухолевого роста. Его снижают:- достаточный уровень омега-3 жирных кислот;
- антиоксиданты;
- фитонутриенты;
- исключение продукции с высоким ГИ (гликемическим индексом), трансжиров.
- Метилирования ДНК.
Это ключевой эпигенетический механизм, подавляющий «включение» онкогенов. Нарушения метилирования способствуют развитию рака. Улучшить метилирование помогают:- фолаты (B9), B6, B12, цинк, магний;
- холин, бетаин;
- снижение уровня гомоцистеина;
- регулярное движение, устранение дефицитов.
- Управление стрессом (нейропротекция).
Повышенный уровень кортизола и хронический стресс ослабляют иммунитет, усиливают воспаление. Методы снижения:- дыхательные практики;
- йога;
- сон не менее 7–8 часов;
- психотерапия, осознанность.
- Физическая активность.
Регулярные аэробные и силовые нагрузки снижают риск рецидива до 40%. Рекомендуется не менее 150 минут умеренной активности в неделю. - Питание и нутритивная поддержка.
Рацион с акцентом на овощи, фрукты, цельные злаки, бобовые, морепродукты, полезные жиры, нутриенты: витамин D, омега-3, селен, куркумин, пр. - Контроль массы тела, концентрации инсулина.
Избыточный вес увеличивает уровень эстрогенов, лептина, инсулина — факторов роста опухолей. Регулярный мониторинг метаболизма, снижение инсулинорезистентности помогает в профилактике болезни. - Ограничение токсической нагрузки.
Отказ от курения, умеренность в употреблении алкоголя, снижение контакта с ксенобиотиками и тяжелыми металлами (например, из пластика, бытовой химии) помогает поддерживать иммунную систему, гормональный баланс.
Профилактика — это не разовая мера, а постоянная стратегия сохранения здоровья, которую можно адаптировать под индивидуальные особенности. Наши врачи помогут подобрать персональную программу оценки рисков, выстроить план нутритивной и эпигенетической поддержки. Обращайтесь.